









前言
人类严重急性呼吸窘迫综合征冠状病毒(SARS-CoV-2) 感染会导致多种临床表现,从无症状疾病到急性呼吸窘迫综合征 (ARDS) 和多器官衰竭。除了病毒对呼吸系统和其他器官的直接损伤外,越来越多的证据表明,由 SARS-CoV-2 感染引起的免疫反应有助于冠状病毒病 (COVID-19) 的病理生理学,尤其是在严重的疾病过程中。
CD4+ T 辅助细胞和 CD8+细胞毒性 T 淋巴细胞 (CTL) 都有助于控制呼吸道病毒感染。T 细胞免疫反应与 COVID-19 期间疾病结果之间存在复杂的关系。微环境中存在的其他因素可能会影响 T 细胞反应的质量,从而影响病理学。因此,重要的是确定哪些 T 细胞亚群具有致病作用?
2022年02月,德国柏林夏里特医学院研究团队在 Cell期刊(IF:66.850)发表了题为 “Complement activation induces excessive T cell cytotoxicity in severe COVID-19”的研究成果,采用单细胞蛋白质组学(CyTOF)和单细胞转录组学研究方法,评估COVID-19重度过程中致病T细胞的功能和诱导信号,发现了患者体内的补体激活可使其T细胞过度毒性。表明T细胞毒性加剧和补体激活使得COVID-19患者患重度疾病或死亡的风险增大。

研究背景
本篇作者将单细胞蛋白质组学和转录组学与机制研究相结合,揭示 T 细胞区室的改变及它们的上游信号和功能相关性,解释了在严重 COVID-19 中观察到的重要免疫病理学特征。大规模细胞术(飞行时间细胞术 [CyTOF])和单细胞 RNA-seq (scRNA-seq) 结合基于 VDJ 测序 (VDJ-seq) 的 T 细胞克隆型鉴定用于确定 COVID-19 和严重程度-T细胞区室的特异性改变。
作者描述了 C3a 驱动对COVID-19 重症患者的活化 CD16 表达细胞的诱导。这些 T 细胞表现出增加的免疫复合物介导的、不依赖于 TCR 的细胞毒性,导致肺内皮细胞激活和释放趋化因子。这种机制可能导致 COVID-19 患者出现严重的肺损伤和内皮炎。
研究思路
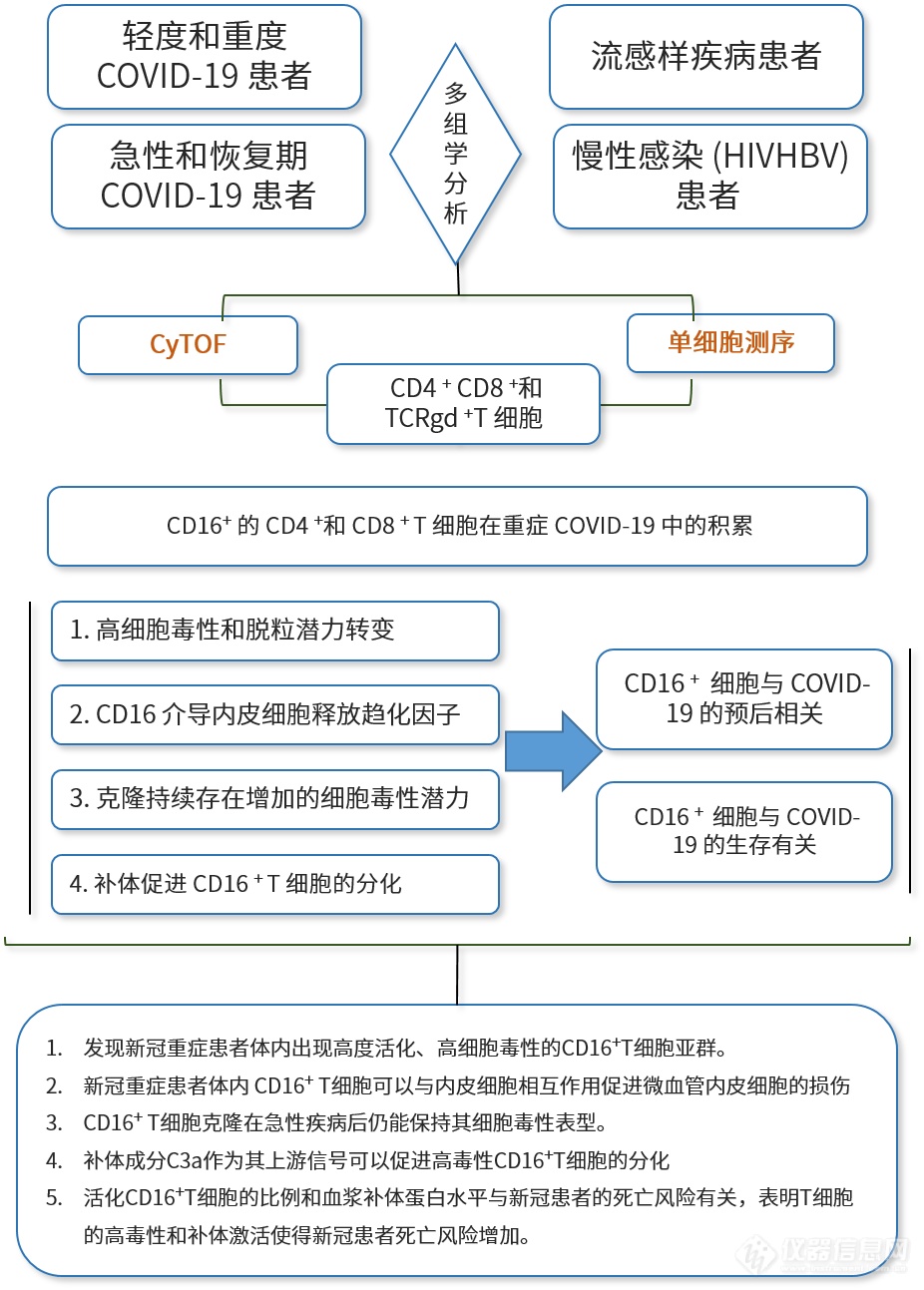
研究结果
1.严重的 COVID-19 中表达CD4 +、CD8 + TCRab +和 TCRgd + T 细胞
作者对急性和恢复期的轻度和重度 COVID-19 患者、患有其他急性呼吸道感染(流感样疾病)的患者以及慢性感染人类免疫缺陷病毒 (HIV) 或乙型肝炎 (HBV) 和对照组(图1A)。为了进一步探究 T 细胞空间,将获得的 T 细胞(CD45 + CD3 +CD19 - CD15 -)预先门控到 CD4+T 辅助细胞(CD3 +,CD8 - TCRgd -),CD8 +CTLs(CD3 +,CD8 + TCRgd - ) 和 TCRgd + (CD3 - , CD8 - TCRgd + ) 细胞使用 29 种表面抗原标记。对来自对照、FLI、HIV、HBV 和急性 COVID-19 的样本进行无监督聚类分析,对预先门控的 T 辅助细胞、CTL 和 TCRgd 进行分区T 细胞分别分为 19、15 和 14 个单独的细胞簇(图 1 B-1D)。
来自轻度或重度 COVID-19 患者的大部分细胞在统一流形逼近和降维投影 (UMAP) 空间中与其他患者组或对照组的细胞明显分离(图 1B)。与其他组相比,轻度和重度 COVID-19 患者的簇 25 T 细胞(CD8 + CD38 hi HLA-DR +Ki67 +)的比例增加(图1D 和 1E)。重症 COVID-19 的进一步特征是簇 26 T 细胞(CD8 +,高度活化的 NKT 样细胞)的丰度增加,也表达高水平的 CCR6 和 CD16。
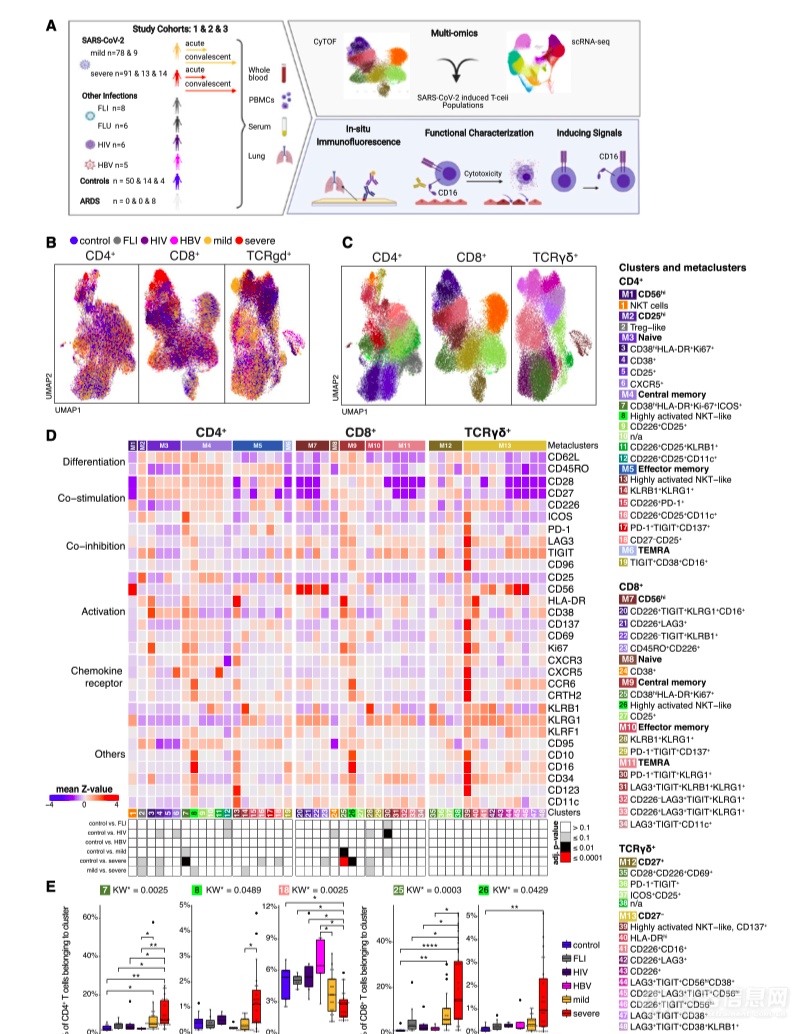
图1 | HLA-DR hi CD38 hi高度活化但也表达 CD16 的 CD4 +和 CD8 + T 细胞在重症 COVID-19 中的积累
2.单细胞转录组学揭示重症 COVID-19 中 T 细胞向高细胞毒性和脱粒潜力转变
为了获得有关 COVID-19 和严重程度特异性 T 细胞簇的功能信息,作者对来自急性感染和恢复期轻度和重度 COVID 的外周血单核细胞 (PBMC) 样本以及纯化的表达 CD38 的 T 细胞进行了单细胞转录组scRNA-seq 分析,并对齐 CyTOF 和 scRNA-seq T 细胞簇,得到了 17 个簇(图 2A和2B)。与 FLI 或 HBV 患者以及对照组相比,COVID-19 患者中属于第 7、8 和 10 组的 T 细胞比例更高(图 2D 和 2E)。作者观察到其他具有FCGR3A表达的 T 细胞簇(簇 9、11、12 和 13)。
接下来,作者对集群 7、8、9 和 10 进行了基因本体论 (GO) 富集分析,比较了轻度和重度 COVID-19 T 细胞(图 2F)。作者观察到重症 COVID-19 T 细胞脱粒相关基因的特定富集,接着对选择性富集通过基因集富集分析进行基因验证。
最后,对来自队列的样本进行的单细胞转录组学scRNA-seq 分析支持了作者在重症 COVID-19 的主要 T 细胞区室中发现了一部分活化的 CD16+T 细胞,并确定了与细胞毒性相关的转录程序的增加。
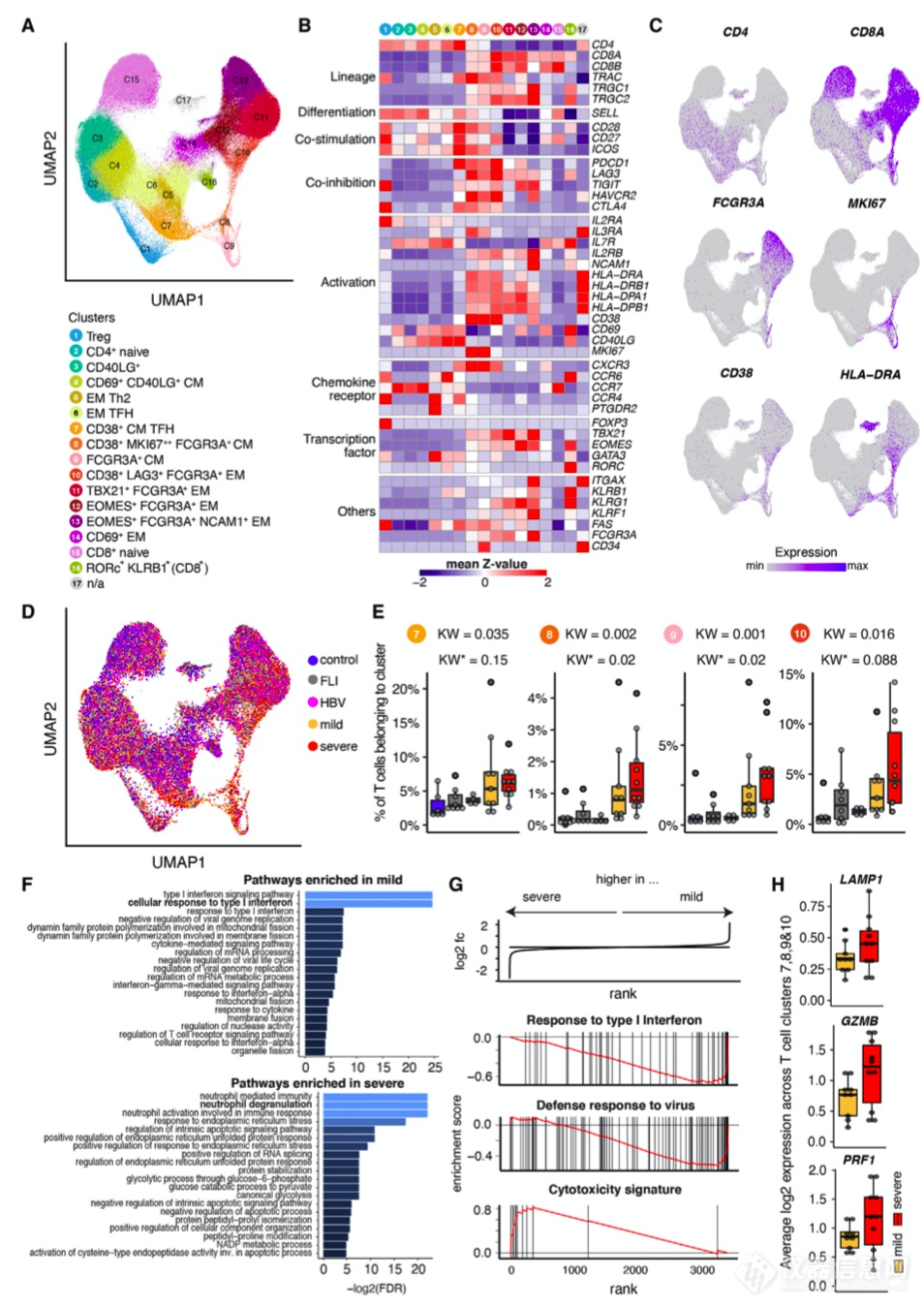
图2 | 急性轻度和重度 COVID-19 期间 T 细胞的单细胞转录组学
来自对照组 (n = 6)、FLI (n = 8)、HBV (n = 4)、轻度 COVID-19 (n = 9) 和重度 COVID-19 (n = 10) 的 T 细胞簇的 UMAP患者。
3.CD16 介导的 CD8+T 细胞脱粒导致内皮细胞释放趋化因子
CyTOF 和 scRNA-seq 分析确定了两个主要的 T 细胞活化特征:(1) 形成高度活化、增殖的 TFH 样 CD4 +细胞和表达 CXCR3 的 CTL,与疾病严重程度无关;(2) 活化的 CD16 + T 细胞特异性。作者测试了 SARS-CoV-2 特异性抗体反应在这些患者中是否更明显?SARS-CoV-2 特异性 IgA 的血清浓度,结果显示,特定 IgG 水平在重症 COVID-19 中更高(图 3A)。
接下来,作者研究了与 CD16+CD4+和 CD8+簇相关的功能特性。如 scRNA-seq 所示,与对照组相比,来自重症 COVID-19 患者的样本含有明显更多的表达粒酶 B 的 CD8+T 细胞(图 3C)。
CD16 参与重症 COVID-19 最可能的影响之一是在与内皮细胞相互作用期间 T 细胞脱粒增强。事实上,根据对重症 COVID-19 的尸检结果,已经观察到 T 细胞浸润和内皮细胞损伤,即淋巴细胞性内皮炎。可以想象,免疫复合物介导的 CD16+T 细胞脱粒会导致内皮损伤。为了验证这一假设,作者在抗 CD16 抗体存在的情况下,将原代肺微血管内皮细胞与从轻度/重度 COVID-19 患者/对照中分离的富集的非初始 CD8 + T 细胞共同培养。随后,作者分析了炎症介质的释放(图3G)。抗 CD16 触发的严重 COVID-19 T 细胞通过共培养的内皮细胞引起增强的 CXCL8 (IL-8) 和 CCL2 (MCP-1) 释放。与对照 T 细胞相比,来自 COVID-19 患者的 T 细胞放大了伴刀豆球蛋白 A 诱导的跨内皮电阻损失,表明内皮屏障破坏,但这种效应仅对来自重症 COVID-19 患者的 T 细胞显著(图 3 H )。
为了补充作者在外周血中的发现,作者研究了COVID-19 患者肺部CD16 + T 细胞的组织定位。作者发现与来自不同对照尸检组的肺组织相比,CD3 + CD16 + T 淋巴细胞的数量增加(图 3 I 和 3J)。并在死亡的晚期时间点下降(图 3 J)。
这些发现支持作者的假设,即在重症 COVID-19 患者中 CD16 +高细胞毒性 T 细胞的生成和局部积累增强,可诱导肺内皮细胞的活化和损伤。T 细胞诱导的化学引诱剂 CXCL8 和 CCL2 的释放可导致 COVID-19 肺炎中中性粒细胞和单核细胞的浸润增加。
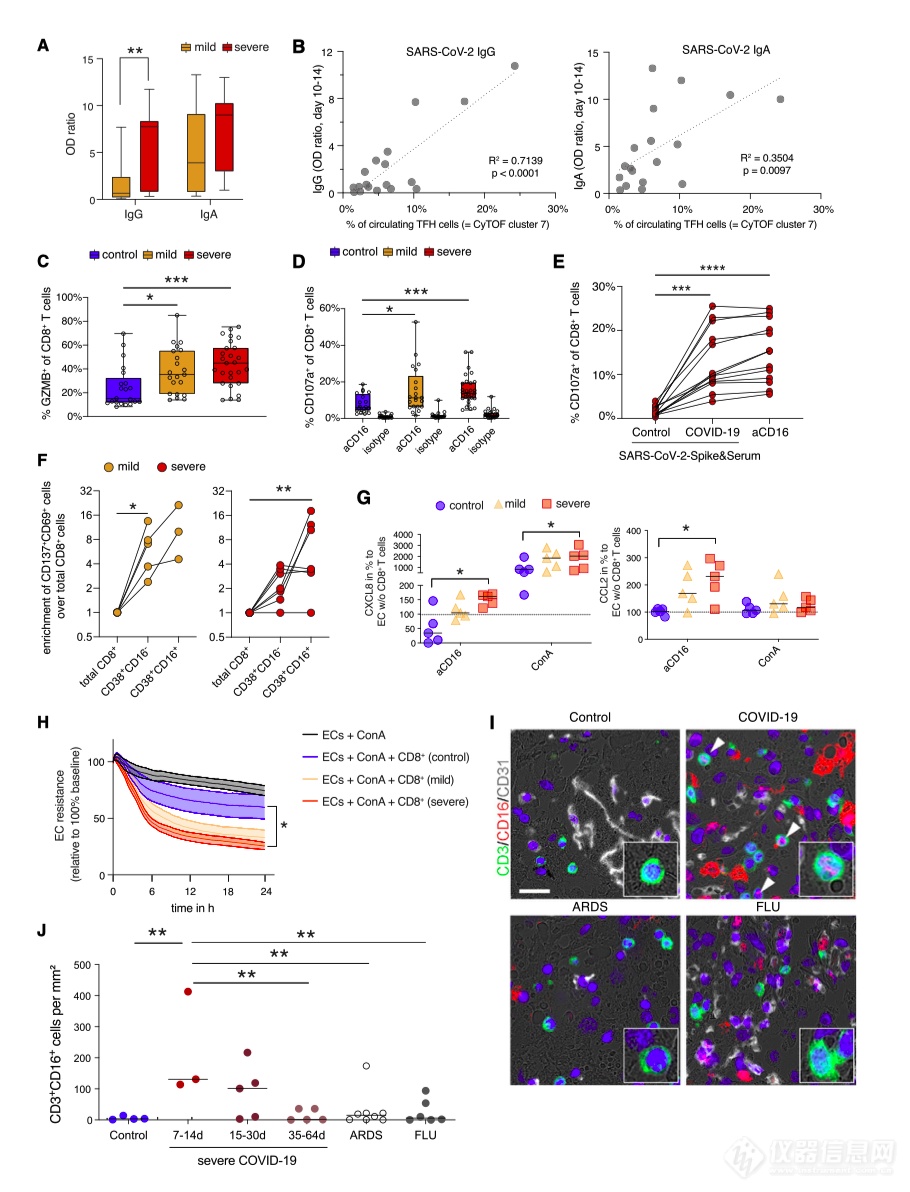
图3 | 重症 COVID-19 的 T 细胞的脱粒和细胞毒性潜力增加
4. 在急性重症 COVID-19 期间诱导的表达FCGR3A的 T 细胞克隆持续存在并保持其增加的细胞毒性潜力
来自重症 COVID-19 患者的 CD16 + T 细胞表现出增强的细胞毒性特性,可能导致器官损伤,作者分析了它们在清除急性感染后的持久性。症状发作后 3-8 个月恢复期(图 4A -4E),作者分析了单个 COVID-19 T 细胞簇的克隆富集是否不同。进一步揭示这些克隆的高细胞毒性潜力。随后探索富含反应性缺氧特征的区域。结果显示,重症 COVID-19 患者的 CD16 + CD8 + T 细胞在恢复期持续存在,采用更分化的 CD62L -表型,但仍保持其高细胞毒性潜力。
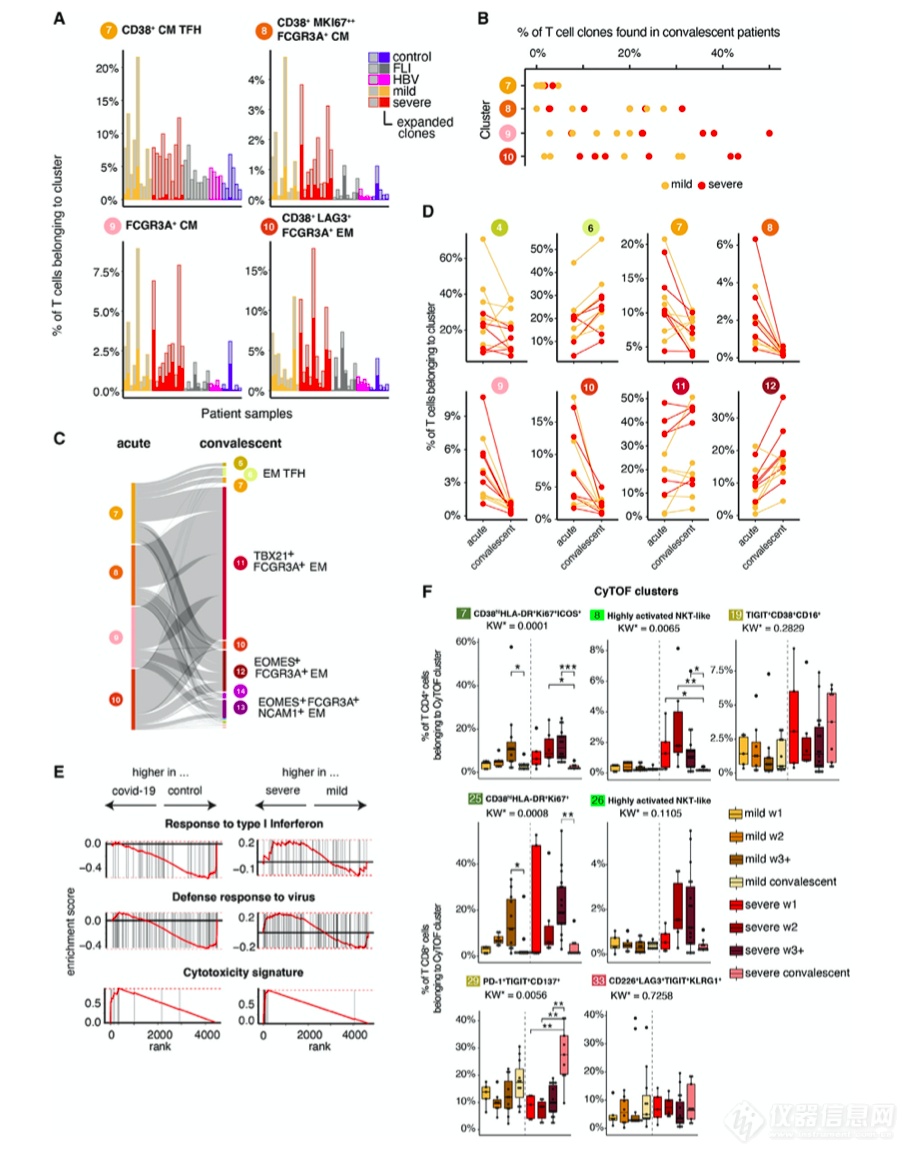
图4 | 在急性 COVID-19 期间扩增的 T 细胞克隆的时间依赖性进化和表型
5. C3a 促进表达 CD16 的高细胞毒性 T 细胞的分化
因为 COVID-19 的死亡率和严重发病率会不同程度地影响老年人,作者研究了总 CD16 + T 细胞的形成是否与年龄增加有关。作者利用已发表的流式细胞术数据揭示了来自老年人的样本中检测到显著更高比例的 CD16 +细胞,这支持了作者的年龄依赖性增加的假设(图 5 A)。
重症 COVID-19 的一个关键特征是补体生成和激活增加,作者分析了补体成分补体因子 D (CFD) 与年龄的相关性。接下来,作者在重组 IL-2 和来自轻度或重度 COVID-19 患者的血清或对照血清的存在下,用板结合的抗 CD3/CD28 抗体刺激来自健康未暴露对照的富集 CD3 +细胞。最后,作者测试了 C3a 是否是导致重症 COVID-19 患者血清 T 细胞分化潜能改变的原因。
总之,在重症 COVID-19 中高水平产生的补体分裂产物(如 C3a)会产生炎症环境,促进 CD16+高细胞毒性 T 细胞的分化。
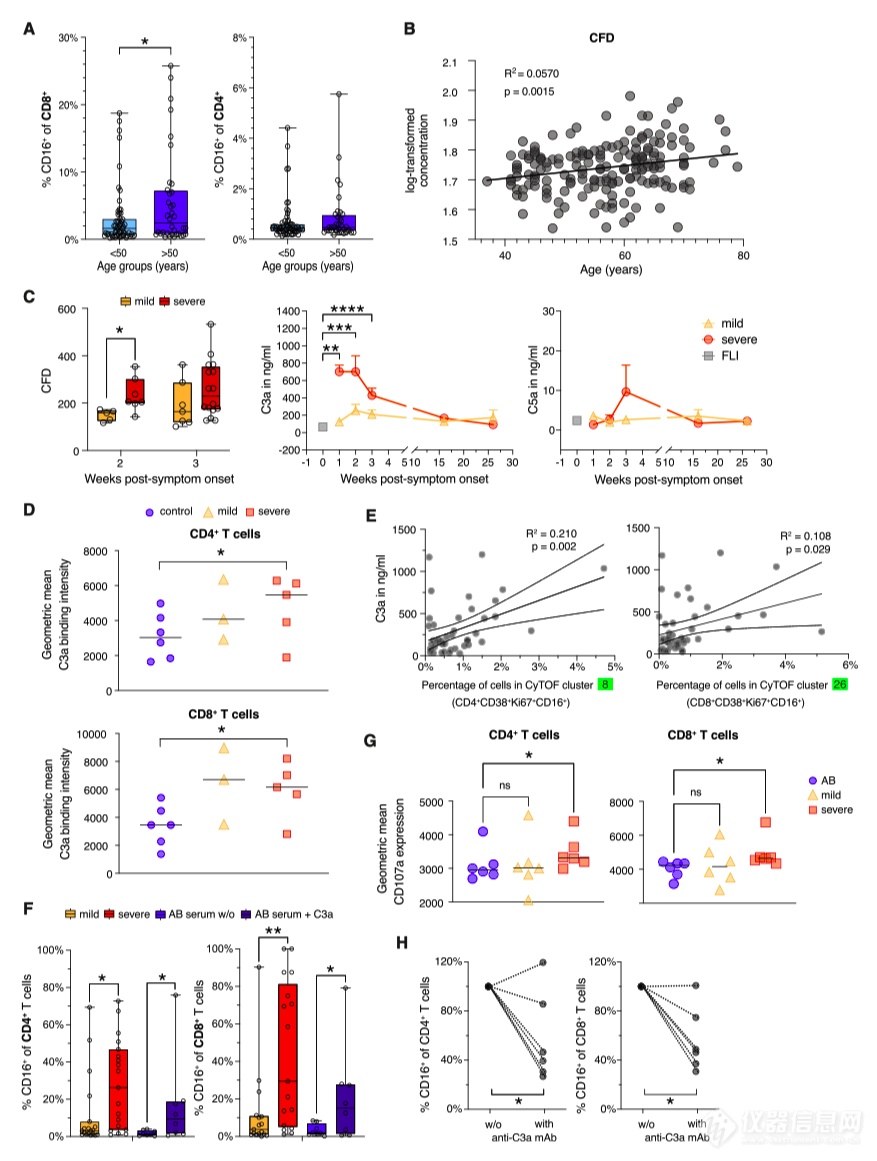
图5 | C3a促进表达CD16的高细胞毒性T细胞分化
6.活化的 CD16 + T 细胞在严重 COVID-19 期间的病理作用
作者比较了死于 COVID-19 的患者和幸存者中活化 CD16 +T 细胞的比例。与幸存者(幸存者)相比,死亡的重症 COVID-19 患者(非幸存者)样本中所有 CD4 +和 CD8 + T 细胞中活化的 CD16 + TCRab +细胞的百分比显著更高(图 6 A)。
接下来,作者在更大的队列中测试了 C3a 生成上游补体蛋白的血浆水平是否与患者的病程和结果相关。与轻度 COVID-19 相比,重症患者血浆样本中经典和替代途径的正调节因子水平较高(图6B )。作者还分析了与疾病轨迹相关的补体蛋白水平,特别是随后疾病严重程度的恶化。临床恶化的患者样本中 C1R 和 CFD 升高,而随后疾病进展的患者样本中抑制经典和凝集素依赖性补体途径的补体因子 I (CFI) 的丰度较低(图 6C)。最后,C1QA、C1QB、C1QC 和 CFD 的数量不仅在重症 COVID-19 中较高,而且与致命结果相关(图 6 D)。
总之,这些数据进一步支持了补体系统和活化的 CD16 + T 细胞在严重 COVID-19 期间的病理作用。
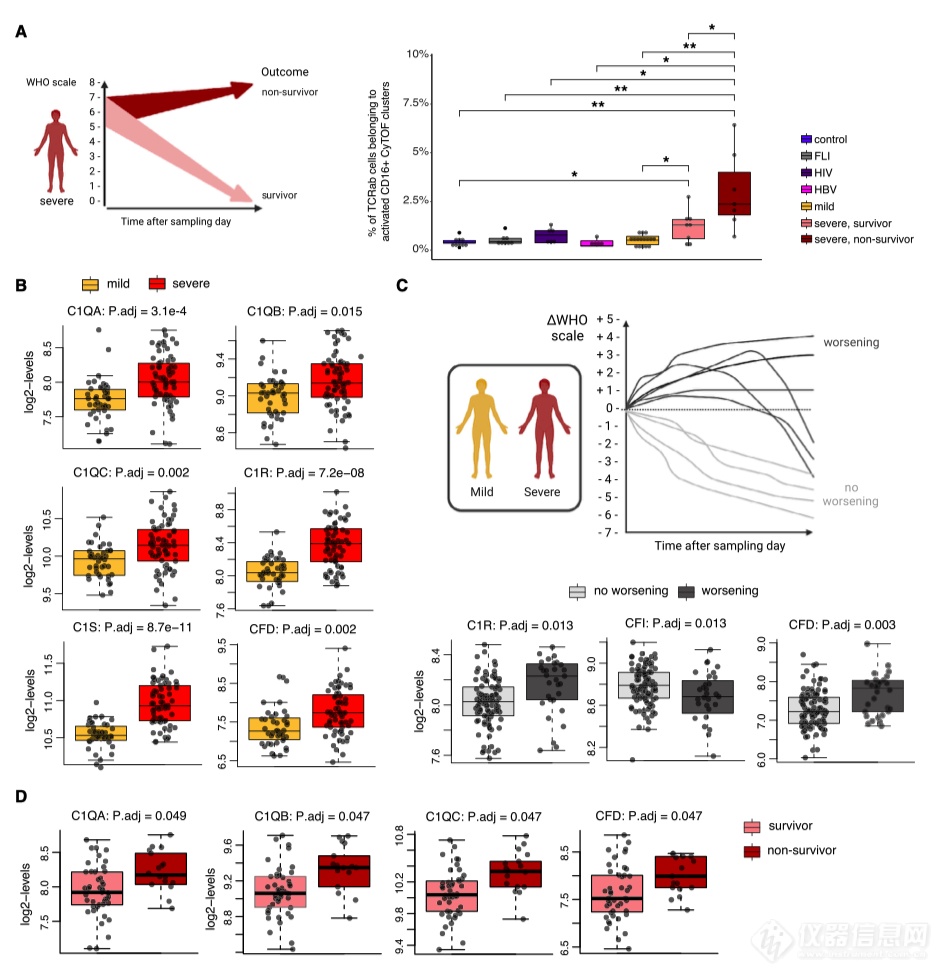
图6 | 活化 CD16 + T 细胞的比例和血浆补体蛋白水平与 COVID-19 的结果相关
相关讨论
过度的 T 细胞活化和改变的表型可能导致感染相关的器官损伤。在重症 COVID-19 患者中,作者检测到活化的 CD16 +T 细胞的分化,这显示出免疫复合物介导的细胞毒性潜力和激活肺微血管内皮细胞的潜力。CD16 中的扩展克隆+ T 细胞区室持续存在并保持其高细胞毒性潜力。作者将 C3a 鉴定为分化改变的活化 T 细胞表型的上游信号。活化 CD16 +T 细胞的比例和血浆补体蛋白丰度水平与重症 COVID-19 患者的不良预后相关。因此,SARS-CoV-2 触发的补体激活创造了一种炎症环境,驱动具有高免疫致病潜力的 T 细胞分化。在这里,作者显示重症 COVID-19 患者中 C3a 生成的增加促进了 CD16 +、高细胞毒性 CD4 +和 CD8 + T 细胞的分化。
总结全文,研究发现新冠重症患者体内出现高度活化、高细胞毒性的CD16 +T细胞亚群。新冠重症患者体内免疫复合物介导的CD16 + T细胞可以与内皮细胞相互作用促进微血管内皮细胞的损伤、释放炎性趋化因子以及中性粒细胞和单核细胞浸润肺组织。而CD16 + T细胞克隆在急性疾病后仍能保持其细胞毒性表型。补体成分C3a作为其上游信号可以促进高毒性CD16 +T细胞的分化。活化CD16 +T细胞的比例和血浆补体蛋白水平与新冠患者的死亡风险有关,表明T细胞的高毒性和补体激活使得新冠患者死亡风险增加。
总之,特别严重的 COVID-19 导致活化的 CD16 + T 细胞数量增加,这些细胞通过不依赖 TCR 的细胞毒性 T 细胞功能触发补体级联反应与内皮损伤和患者存活相关。这在功能上将先天和适应性免疫系统与内皮损伤联系起来,这可能构成一个重要的分子轴,解释了在 COVID-19 中观察到的广泛的器官损伤。
[来源:鹿明生物]


2022.08.30
准确率突破90%|梁廷波团队利用质谱流式开发胰腺癌和肝癌早筛模型
2022.10.27

宸安生物与欧易/鹿明生物达成战略合作,推进质谱流式细胞技术发展与应用
2022.08.01

2024.06.12

2024.06.07
版权与免责声明:
① 凡本网注明"来源:仪器信息网"的所有作品,版权均属于仪器信息网,未经本网授权不得转载、摘编或利用其它方式使用。已获本网授权的作品,应在授权范围内使用,并注明"来源:仪器信息网"。违者本网将追究相关法律责任。
② 本网凡注明"来源:xxx(非本网)"的作品,均转载自其它媒体,转载目的在于传递更多信息,并不代表本网赞同其观点和对其真实性负责,且不承担此类作品侵权行为的直接责任及连带责任。如其他媒体、网站或个人从本网下载使用,必须保留本网注明的"稿件来源",并自负版权等法律责任。
③ 如涉及作品内容、版权等问题,请在作品发表之日起两周内与本网联系,否则视为默认仪器信息网有权转载。
![]() 谢谢您的赞赏,您的鼓励是我前进的动力~
谢谢您的赞赏,您的鼓励是我前进的动力~
打赏失败了~
评论成功+4积分
评论成功,积分获取达到限制
![]() 投票成功~
投票成功~
投票失败了~